腹腔鏡手術および最新の手術
1.前立腺肥大症治療 アクアブレーションAquablation
当院では前立腺肥大症の治療として、経尿道的前立腺切除術(TUR-P)、ホルミウムレーザー核出術(HoLEP)、経尿道的水蒸気治療(WAVE)を行ってきましたが、2025年2月末日より自動化ロボット治療法であるアクアブレーションAquablationを開始いたします。執刀医が前立腺切除領域を指定し、熱を使用せず音速に近い振動をするウォータージェットを用いてロボットが自動で前立腺組織を切除いたします。従来の前立腺肥大症手術法より短時間で手術が終わり、合併症発生率も低く、大きな前立腺にも対応できます。2023年6月1日に日本国内で保険適用が認められた新しい手術方法で、日本で8台目の導入となり、北関東以北では初となる新しい治療法です。(2025年1月時点)
対象患者
・前立腺肥大症に伴う下部尿路機能障害を呈する患者
・前立腺体積50ml以上の患者で、手術時間が長くなることが予測され、患者へのリスクが増加する場合
適応外
・尿路または全身性の活動性感染症患者
・周術期に抗凝固薬または抗血小板薬を中止できない患者
・前立腺癌の確定患者または疑いのある患者
2.腹腔鏡手術
腹腔鏡手術(Laparoscopic surgery)とは
腹腔鏡手術は英語を略してラパロ手術などとも呼びます。腹部に5〜12mm程度の穴を3〜5カ所開けて、内視鏡や手術器具を挿入し、内視鏡によりお腹の中をモニター画面で見ながらおこなう手術です。(図1、2)
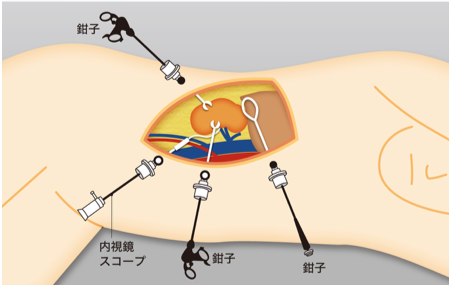
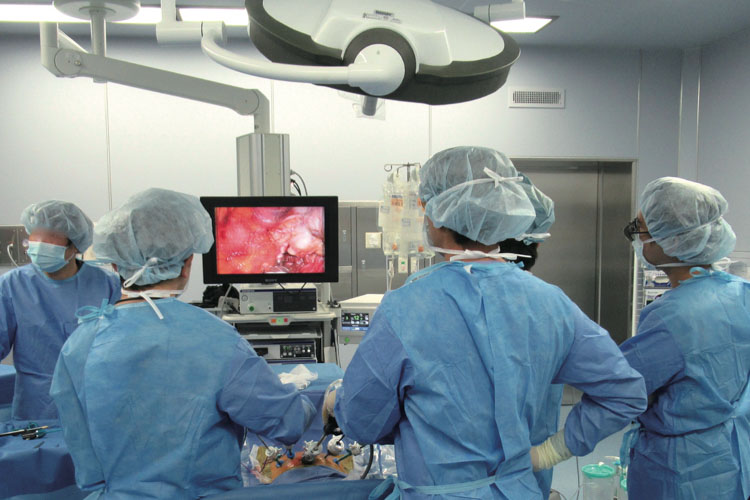
腹腔鏡手術は患者さんの身体の負担が少なく、開腹手術と同等以上の治療効果が証明されています。泌尿器科では腎癌、前立腺癌、腎盂・尿管癌、副腎腫瘍などの特に早期癌において従来の開腹手術に代わり腹腔鏡手術が一般的な手術療法になっています。
当院では2018年度から、群馬大学および関連病院で多数の腹腔鏡手術、開腹手術の経験を持つ腹腔鏡技術認定医2名が常勤となり、腹腔鏡手術を開始しました。
腹腔鏡手術の特徴
開腹手術と比較すると以下の特徴があります。
(利点)
- 傷が小さいため、手術後の痛みが少なく、美容の点からも優れている。
- 術後の回復が早く、早期退院、早期社会復帰が可能。
- カメラにより拡大された視野で繊細な手術操作が可能。最近では奥行きのある3D画像や高精細な4K画像の内視鏡装置もある。
- 止血の際に細かい血管もよく見えるため、出血が少ない。
- 開腹手術では困難な身体の深い部位の視野や手術操作に優れている。
(欠点)
開腹手術と比べて、手術が長時間になることがある。
手術は高度な技術を要するため、医師の熟練、技術が求められます。そのため腹腔鏡手術には学会による認定医制度が設けられており、当院では日本泌尿器科学会・日本泌尿器内視鏡学会および日本内視鏡外科学会の認定を受けた腹腔鏡技術認定医2名(伊藤 一人:病院長、古谷 洋介:腹腔鏡センター長)が常勤となっており手術の質、安全性を高めています。
さらにオリンパス社製3D画像対応内視鏡装置(図3)や血管シーリングデバイス(細い血管を止血しながら切断する器具)(図4)などの最新器具を導入し手術技術の向上に努めています。
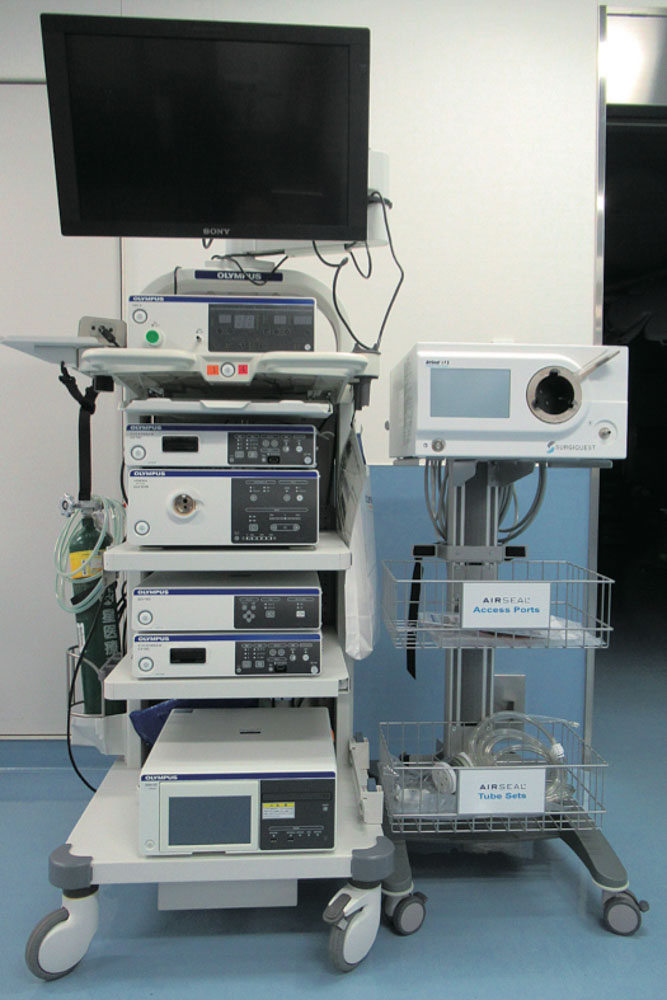
左:オリンパス社製 3D腹腔鏡手術用内視鏡装置
右:コンメッド社製 気腹装置エアシールⓇ

コヴィディエン社 血管シーリング装置 リガシュアⓇ

同社製 エネルギープラットホーム(本体)
2018年度は当院で年間20件以上の腹腔鏡手術をおこなっていますが、大きな合併症を起こすこと無く安全に手術をおこなうことができています。手術の翌日には歩行が可能となり、手術後5日〜7日ほどで退院される方が多いです。
腎癌の腹腔鏡手術
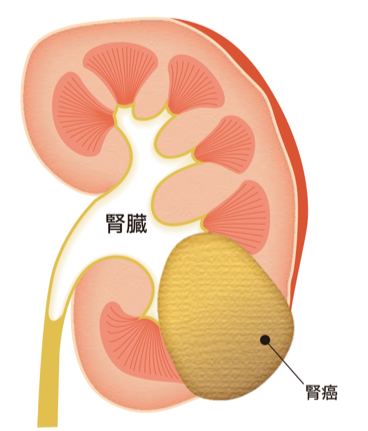
腎癌(腎細胞癌)は腎臓から発生する癌であり、年間10万人あたり約6人の方に発見されると言われています。(図5)腎癌はかなり進行するまでは症状が出ません。小さいうちに発見される腎癌は検診や人間ドックのエコー検査など画像検査で偶然に見つかるものがほとんどです。腎癌が進行し大きくなると血尿や背中の痛み、腹部の腫れ、肺・骨・脳・肝臓・リンパ節などに転移を起こすことで症状が出てきます。また、腎癌は他の癌と異なり抗癌剤治療や放射線治療が効きにくく、手術による病気の摘出が治療の基本となります。
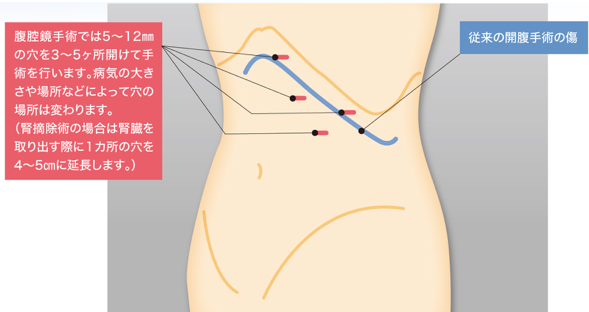
腎癌の手術治療は腹腔鏡手術でおこなうことが一般的ですが、大きな腎癌や周囲に進行している場合は開腹手術が必要となります。従来の開腹手術と比較すると腹腔鏡手術では非常に小さな傷で、出血も少なく手術が可能です。(図6)
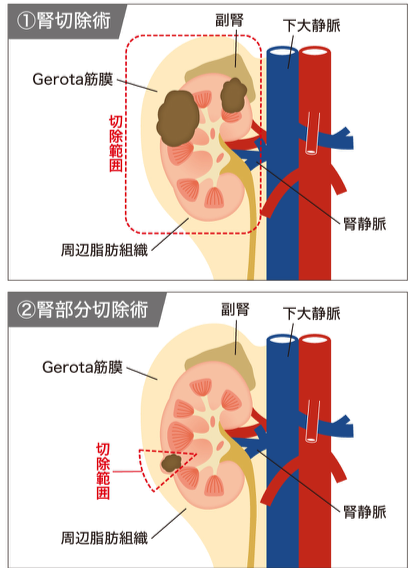
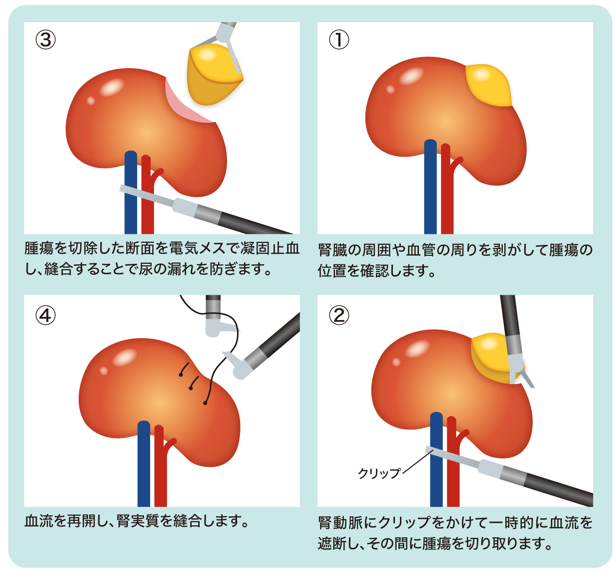
腎癌の手術は片方の腎臓を丸ごと摘出する①腎摘除術と病気の部分のみ切り取る②腎部分切除術があります。(図7)腎臓は通常二つあるため片方を摘出しても日常生活に大きな問題はありません。しかし可能であれば少しでも腎機能を温存する方が良いことが最近の研究で分かってきており、癌の大きさが小さく(約4cm以下)、腎臓の外側に突出している形の場合は腎機能を温存するために腎部分切除術をおこないます。腎部分切除術の方が、腎臓の切断面からの出血や尿の腎臓外への漏れなどの合併症を起こす危険性があり、腎臓の切断面をお腹の中で縫う等の必要もあるため技術的には難しい手術です。(図8)当院では患者さんの病気の状態に合わせて手術方法を相談し、可能な場合は腎機能の温存のため腹腔鏡下腎部分切除術をおこなっています。
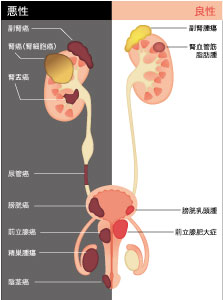
前立腺癌の腹腔鏡手術
前立腺は男性のみにある臓器で、膀胱のすぐ下に存在します。前立腺癌は近年非常に増加している癌です。前立腺癌も初期は自覚症状を起こさないことがほとんどであり、多くの場合は血液検査で前立腺癌の腫瘍マーカーであるPSA(前立腺特異抗原)を測定し高値であることから発見されます。
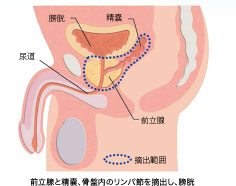
前立腺癌のうち、癌が前立腺の中におさまっている限局癌(早期癌)は前立腺全摘除術という手術により根治を目指すことができます。手術の内容は前立腺と骨盤内のリンパ節を摘出し、残った膀胱と尿道を縫合糸で縫って吻合するものです。(図9)
従来は開腹手術により臍(へそ)の下を大きく切開して手術をおこなっていましたが、腹腔鏡手術の普及により腹部に5カ所ほどの穴をあけることで手術が可能となりました。(図10)通常は腹腔鏡手術の方が出血量も少なく身体の負担が少ないです。しかし、前立腺の周囲を剥がしたり、膀胱と尿道を縫い合わせたりなど、高度な技術を必要とするため、前立腺癌の腹腔鏡手術をおこなうには十分な腹腔鏡手術の経験を有する医師が執刀するなど学会、保険制度で定められた基準を満たす必要があります。当院は2018年に前立腺癌の腹腔鏡手術について施設基準を取得しております。
その他の腹腔鏡手術
3.光線力学診断を用いた膀胱癌手術
膀胱癌について
膀胱癌は膀胱の内腔から発生する癌です。10万人あたり年間約16人が発症し、喫煙が発症に影響します。泌尿器科の癌では前立腺癌に次いで多い癌です。膀胱癌は血尿の症状で発見されることが多く、外来で膀胱の内視鏡検査やCTなど画像検査で診断します。
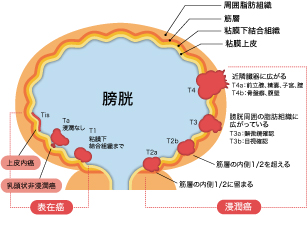
膀胱癌を癌の深達度(深さ)によって分けると①筋層非浸潤膀胱癌(=表在癌)、②筋層浸潤膀胱癌(=浸潤癌)の2つに分けられ、それぞれ治療法が異なってきます。(図12)
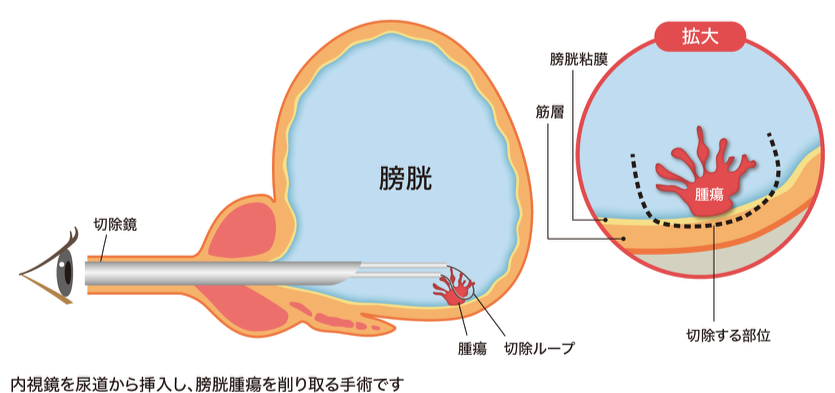
膀胱癌に対してはまず診断、治療を兼ねた手術として経尿道的膀胱腫瘍切除術(TUR-BT)をおこないます。TUR-BTは尿道から手術用の内視鏡を挿入し、膀胱内の腫瘍を内視鏡先端についている半円状の電気メスを使用して削り取る手術です。(図13)表在癌はこのTUR-BTの手術により治療が可能ですが、膀胱内の再発を何度も繰り返してしまうことが治療上の問題となっています。再発の一因としてTUR-BTの手術時に小さい病変や平坦な病変を見逃したり、癌の部分の境界が分かりづらく削り残してしまうことなどが考えられています。手術時の病気の見逃し、削り残しを防ぎ、再発の危険を減少するために、病気の部分を見えやすくする技術が光線力学診断です。
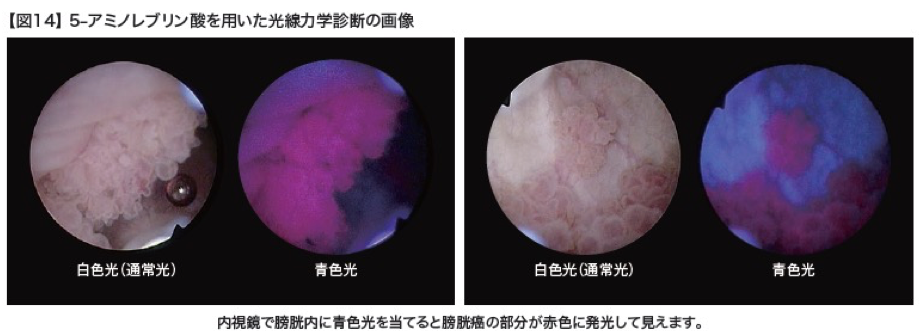
5-アミノレブリン酸を用いた光線力学診断
光線力学診断(Photo Dynamic Diagnosis : PDD)として以前から色々な方法が研究されていますが、膀胱癌については5-アミノレブリン酸(商品名:アラグリオⓇ 中外製薬)という薬を患者さんに内服してもらい、TUR-BTの手術中に内視鏡で特殊な波長の光を当てることで膀胱癌の部分を光らせる方法が新しく実用化されました。(図14)膀胱癌の部分を発光させることで肉眼では分かりづらい病変を確認し、内視鏡で削り残しなく切除することが可能となり、結果として膀胱癌の再発率を下げることができると報告されています。当院では、この新しい診断・手術に対応した機器を導入しており、群馬県内では他の病院に先駆けて光線力学診断を用いた経尿道的膀胱腫瘍切除術(TUR-BT)の手術を本格的におこなっています。
前立腺肥大症のレーザー手術
前立腺肥大症について
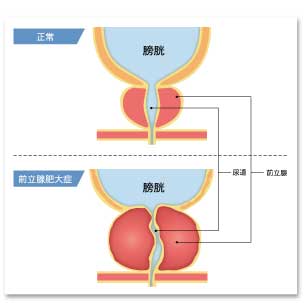
夜中に何回もトイレに行きたくなる、尿が出にくい、残尿感があるなど、中高年男性が自覚する症状の原因として前立腺肥大症があります。前立腺の内側の部分(内腺)が肥大して(逆に前立腺癌は外腺から発生することが多いです。)尿道を圧迫し排尿障害などの症状を起こします。(図16)50歳以上の男性の5人に1人にあるとも言われている非常に多い病気です。
前立腺肥大症の治療
まず内服薬による治療をおこないます。それでも症状が改善せず、エコー検査などで前立腺が大きく肥大していると判断した場合には手術が必要となります。
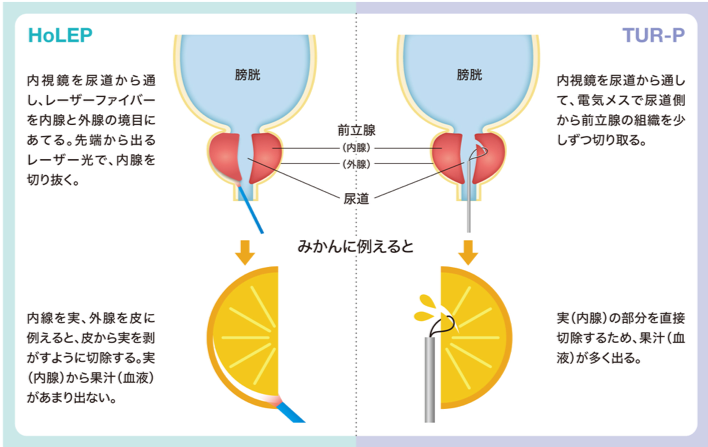
従来、中等度までの前立腺肥大症に対する内視鏡手術として経尿道的前立腺切除術(TUR-P)という手術がおこなわれてきました。この手術は内視鏡を尿道から挿入し、内視鏡の先端についた電気メスで前立腺を内側から少しずつ削る手術です。非常に大きな前立腺肥大症はTUR-Pで手術をおこなうのは難しいため、前立腺被膜下摘除術という開腹手術(お腹を切る手術)をおこなっていました。
最近ではレーザー光を用いた前立腺肥大症の手術が普及してきており、当院では主にホルミウムレーザー前立腺核出術(HoLEP : ホーレップ)という内視鏡手術をおこなっています。
HoLEP(ホーレップ)について
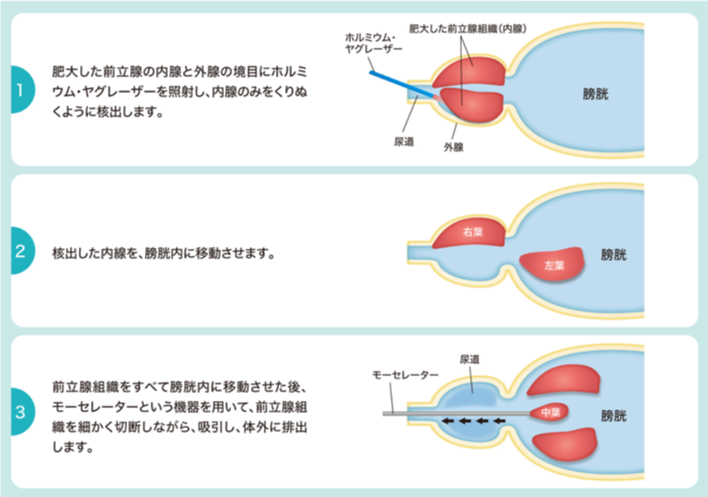
内視鏡を尿道から挿入して手術をおこなうのはTUR-Pと同様ですが、HoLEPでは内視鏡の先端からホルミウムヤグレーザーという種類のレーザー光を照射し、肥大した前立腺の内腺をくり抜きます。くり抜いた前立腺を膀胱の中に一旦移動させ、特殊な器械を使って細切しながら吸引して外に摘出します。(図17)
TUR-Pのような前立腺を削る手術と比較した利点
- 出血量が少なく、肥大した前立腺を丸ごとくり抜くため再発がほとんど無い
- 非常に大きな前立腺肥大症に対しても開腹手術をおこなわずに手術が可能
- 手術後の尿道カテーテル留置期間が短く入院期間も短い(図18)
このようにHoLEPは前立腺肥大症に対する手術として、メスを使用しない身体に優しい手術と言われています。当院では手術が必要な前立腺肥大症の患者さんにHoLEPによる治療を積極的におこなっています。

